Portrait vaccinal : le vaccin contre la diphtérie
Avant que la vaccination contre la diphtérie ne devienne systématique, cette maladie était une cause majeure de décès chez les enfants et les adultes dans le monde entier. Il est nécessaire de maintenir une couverture vaccinale élevée pour tenir cette menace à distance.
- 18 août 2023
- 7 min de lecture
- par Maya Prabhu
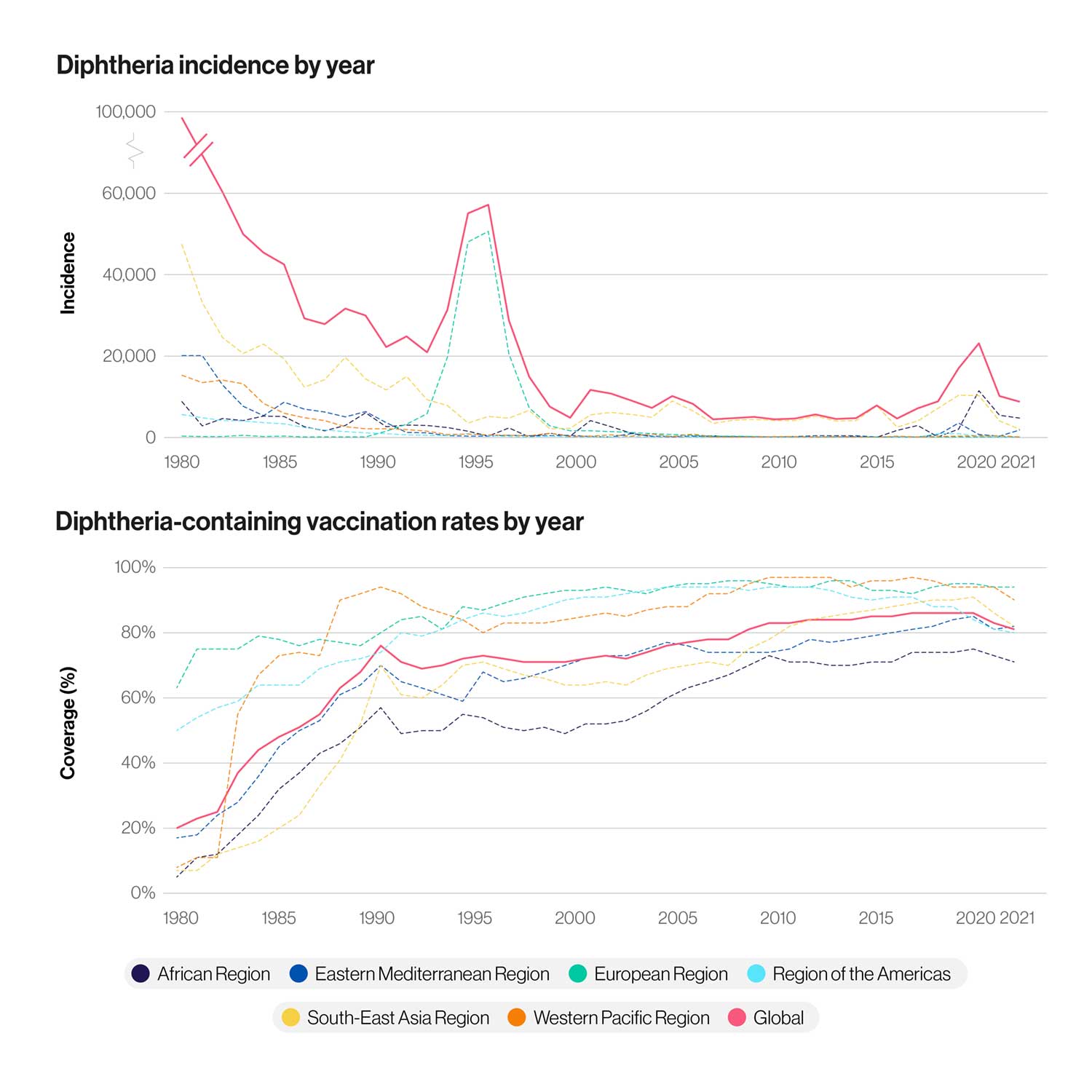
La tragédie a débuté à bas bruit. En 1990, quelques recrues paramilitaires du sud de la Russie sont arrivées à Moscou, porteurs de la bactérie dans leurs poumons. L'épidémie a couvé pendant un certain temps chez les habitants les plus vulnérables de la ville : les sans-abri, les toxicomanes et les alcooliques. Mais en 1992, la diphtérie faisait la une des journaux internationaux, avec l’annonce de 4000 cas déclarés en Russie. L'année suivante, on recensait 15 000 cas supplémentaires.
« Il faut continuer à se préoccuper de la diphtérie, sans quoi elle pourrait à nouveau constituer une menace majeure pour la santé mondiale, peut-être sous une forme différente et mieux adaptée ».
« Beaucoup de médecins ne connaissent plus la diphtérie et ne savent pas comment la traiter », déclarait Igor Andreyev, épidémiologiste en chef de Moscou, à des journalistes en février 1993, alors que l'épidémie mortelle prenait de l'ampleur. La vaccination des enfants contre la diphtérie était systématique en Union soviétique depuis les années 1960 ; au milieu des années 1970, on comptait moins de 200 cas par an dans l'ensemble du pays. Pour de nombreux médecins, expliquait Andreyev, la diphtérie n'était plus qu'un sujet abstrait, juste une page de leur manuel médical.
Aujourd'hui, la diphtérie est pratiquement inconnue dans les pays occidentaux, même si elle continue de provoquer des infections sporadiques ou des épidémies dans certaines communautés non vaccinées ou partiellement vaccinées à travers le monde. Pourtant, le nombre de cas de diphtérie signalés au niveau mondial est en augmentation. L'année 2018 a connu l'incidence la plus élevée depuis 22 ans. Il est également prouvé que la bactérie responsable de la diphtérie devient résistante à un certain nombre de classes d'antibiotiques. Sans une couverture vaccinale élevée, la diphtérie risque de redevenir une menace majeure pour la santé mondiale.
Une toxine qui détruit les tissus
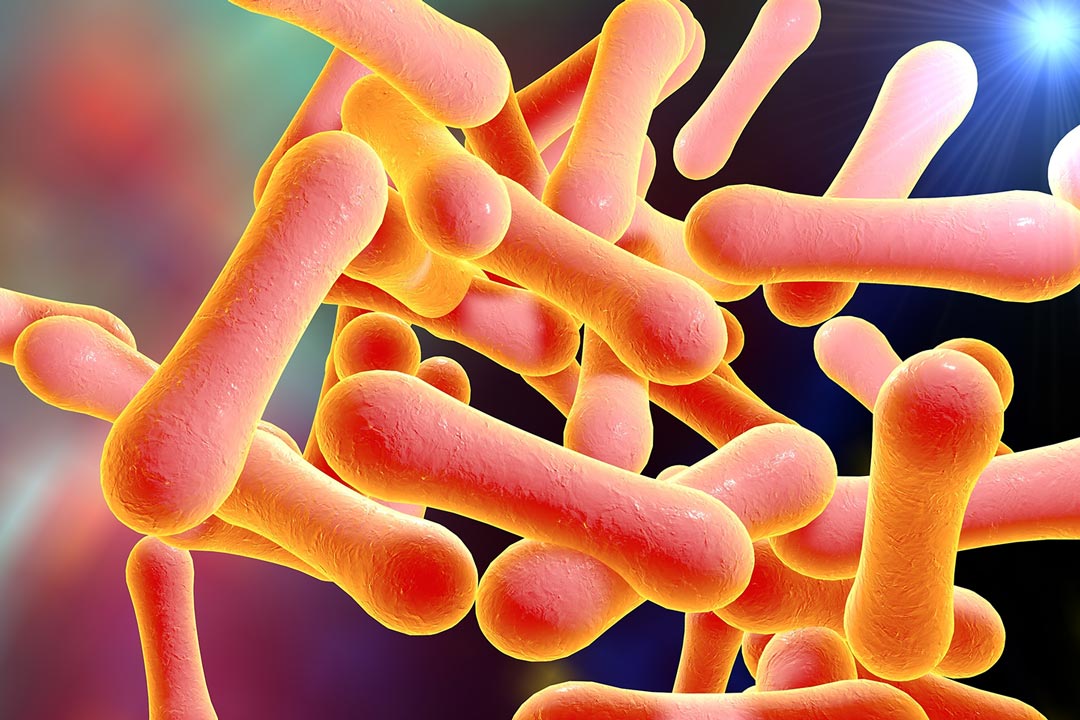
La diphtérie est une infection causée par une bactérie - Corynebacterium diphtheriae - qui libère une exotoxine capable de détruire les tissus. Généralement transmise d'une personne à l'autre par les gouttelettes respiratoires, la diphtérie reste contagieuse jusqu'à quatre semaines après l'infection. Le nom moderne de la maladie vient du grec qui signifie "peau" ou "cuir", en référence à la "fausse membrane" de tissu gris et mort qui s'accumule dans le pharynx (partie de la gorge située au carrefour de la cavité buccale et de la cavité nasale). L’infection peut entraîner un gonflement du cou, en forme de "cou de taureau". Dans les cas les plus graves, la toxine peut endommager le cœur, les reins et le système nerveux périphérique.
La forme la plus dangereuse de la maladie affecte le système respiratoire, provoquant une accumulation de tissus morts qui obstrue la respiration.
Même avec des soins médicaux appropriés, un patient atteint de diphtérie respiratoire sur dix risque d’en mourir ; en l'absence de traitement, le taux de létalité s'élève à 50 %. Une forme moins dangereuse de la maladie affecte la peau ; elle provoque des ulcères, mais rarement la mort.
Avant la généralisation de la vaccination, la diphtérie était l'une des principales causes de mortalité infantile en Occident. Les épidémies pouvaient être meurtrières, et même avoir une portée historique : en Espagne, l'année 1614, marquée par une terrible épidémie, a été surnommée "El Año de los Garotillos" (l'année des étranglements). En 1735, dans une ville du New Hampshire, près d'un tiers des enfants de moins de 10 ans ont succombé à la maladie.
Pour aller plus loin
Pendant des années, c’est la trachéotomie - c'est-à-dire l'ouverture de la trachée et l'insertion d'un tube pour aider le patient à respirer – qui constituait le meilleur traitement. En 1890, les scientifiques ont découvert comment produire un anticorps qui s'oppose à la toxine, en inoculant à des animaux de la toxine diphtérique traitée à la chaleur, puis en purifiant cette "antitoxine" à partir de leur sang. Aujourd'hui encore, l'antitoxine est toujours indiquée dans le traitement de la diphtérie, au même titre que les antibiotiques.
La mise au point d’un vaccin
En 1907, le physiologiste allemand Emil von Behring publiait un article démontrant qu'un mélange soigneusement calibré de toxine diphtérique et d'antitoxine pouvait servir de vaccin humain. Sa conception était simple : la toxine provoquait une réponse immunitaire et l'antitoxine protégeait le patient de la maladie. Mais il restait des progrès à faire. En 1923, deux chercheurs travaillant indépendamment Gaston Ramon à l'Institut Pasteur de Paris et Alexander Thomas Glenny dans les laboratoires de recherche Wellcome de Londres) ont mis au point une version inactivée de la toxine, l'anatoxine diphtérique. Elle s'est avérée plus sûre et toujours capable de déclencher une réponse immunitaire.
L'introduction massive du vaccin contre la diphtérie en Europe, en Amérique du Nord, en Australie et au Japon a commencé dans les années 1940 et 1950. Les effets ont été spectaculaires : en Angleterre et au Pays de Galles, par exemple, où la maladie était endémique, le nombre de cas s'élevait à près de 100 000 en 1934. La vaccination de masse a été introduite en 1942. En 1957, il n'y eut plus que 37 cas.
1974 a marqué l'inauguration du programme élargi de vaccination de l'OMS. Cette année-là, seulement 5 % des nourrissons des pays en développement étaient considérés comme “couverts”, c'est-à-dire ayant reçu les trois doses d'anatoxine diphtérique en primovaccination. En 1992, cette proportion avait atteint 79 %.
Abaissement de la garde
Mais comme l'a montré l'épidémie de Russie, le maintien d'une couverture vaccinale élevée reste indispensable pour maîtriser la diphtérie. La vaccination des enfants contre la diphtérie était systématique depuis les années 1960, mais la population était devenue progressivement plus vulnérable. Le calendrier vaccinal avait été modifié pour allonger l’intervalle entre les injections de rappel chez les enfants, à qui l’on administrait de plus en plus communément des vaccins à faible teneur en antigène, conçus pour les adultes. Avec l'éclatement de l'URSS, la confiance dans l'autorité institutionnelle s'est affaiblie et les militants anti-vaccination ont trouvé de nouveaux adeptes. Selon les données de l'OMS, seulement 47% des bébés russes étaient vaccinés contre la diphtérie en 1991.
Parallèlement, l'immunité des adultes qui, eux, avaient bien été vaccinés, commençait à s'estomper. Avec une population vulnérable confrontée aux bouleversements démographiques qui ont suivi l'implosion de l'URSS, toutes les conditions étaient réunies pour qu’éclate une épidémie, comme l’a constaté un article publié en 1995 dans le magazine Science.
Avant de s’éteindre, en 1996-97, l'épidémie de diphtérie s'est étendue à tous les anciens États de l’Union soviétique. Au total, plus de 140 000 personnes ont été contaminées. La contagion a également éclaboussé d’autres pays : la Turquie a compté près de 50 patients atteints de diphtérie. Trois personnes contaminées en Russie sont passées en Finlande, où elles ont été à l’origine d’un nouveau cas. Mais en Finlande comme dans la plupart des pays d'Europe, les remparts de l'immunité collective résultant de la vaccination généralisée ont tenu bon.
Prise au dépourvu, la Russie a accéléré la production de vaccins, et vacciné près de 70 millions d'adultes entre janvier 1993 et décembre 1995. En 1994, le calendrier de vaccination des enfants a également été modifié pour en corriger les carences et, en 1995, 90% des enfants avaient été vaccinés. En 1996, la vague épidémique était déjà en train de refluer, mais 4 000 personnes avaient perdu la vie dans la région.
Une protection combinée
Les vaccins contre la diphtérie que nous utilisons aujourd'hui sont des vaccins à base d'anatoxine. Fondamentalement proches de ceux mis au point par Ramon et Glenny, ils ont été améliorés par l’addition d’adjuvants, qui renforcent leur efficacité. Ils sont généralement présentés en combinaison avec les vaccins contre le tétanos et la coqueluche dans le vaccin DTC trois-en-un, considéré comme un élément essentiel des programmes mondiaux de vaccination des enfants, ou dans le vaccin pentavalent cinq-en-un (DTC-Hib-hepB).
En 2019, le taux de couverture vaccinale avec le DTC (qui inclut l’anatoxine diphtérique) était de 85 % pour une primo-vaccination en trois doses (DTC3) au niveau mondial. En juillet 2020, l'OMS et l'UNICEF lancent un avertissement sur les conséquences de la crise de la COVID-19 sur la vaccination de routine, qui pourraient, pour la première fois en 28 ans, entraîner une baisse de la couverture du DTC3.
Une menace constante
Comme l'ont montré les récentes épidémies dévastatrices, la diphtérie reste un sujet de préoccupation, en particulier quand la vaccination est interrompue dans des environnements fragiles.
En 2017-2018, Cox's Bazar, au Bangladesh - zone densément peuplée de Rohingyas fuyant les persécutions au Myanmar - a été le théâtre de plus de 8 000 infections diphtériques signalées et de 44 décès. Le Yémen, en guerre depuis 2014, a enregistré 2 203 cas probables de diphtérie entre octobre 2017 et août 2018, dont 116 décès.
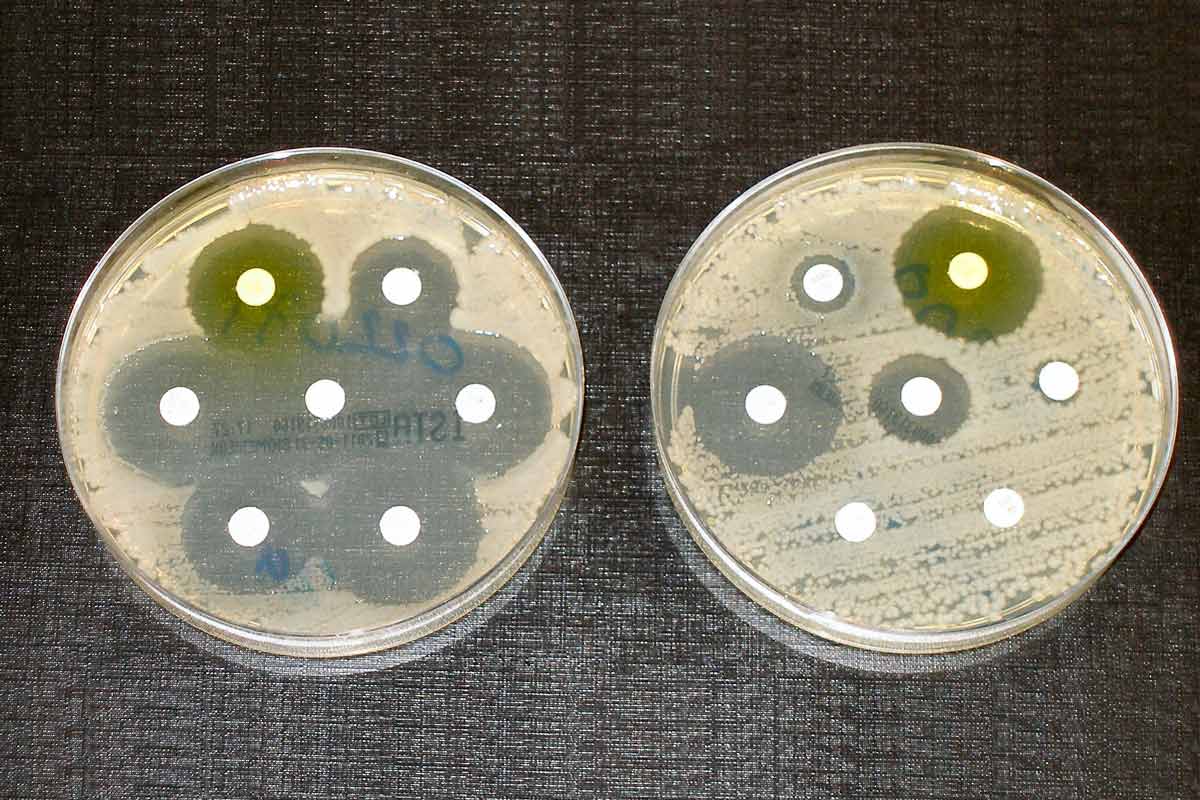
Mais tous ceux qui ne sont pas vaccinés restent exposés au risque, où qu’ils soient, comme l'a prouvé le décès d'un jeune garçon en Espagne en 2015. Ce risque ne fait qu'augmenter : une étude de 2021 publiée dans la revue Nature a révélé que C. diphtheriae développe une résistance à certaines classes d'antibiotiques. Les auteurs de l’étude n’ont trouvé aucun signe de perte d’efficacité du vaccin, mais ils appellent toutefois à la prudence. Selon Dr Ankur Mutreja du Cambridge Institute of Therapeutic Immunology & Infectious Disease (CITIID), qui a dirigé l'étude, « il est plus important que jamais de comprendre comment la diphtérie évolue et se propage. Il faut continuer à se préoccuper de la diphtérie, sans quoi elle pourrait à nouveau constituer une menace majeure pour la santé mondiale, peut-être sous une forme différente et mieux adaptée. »
Davantage de Maya Prabhu
Recommandé pour vous