En Ouganda, un nouveau système d’alerte aide à lutter contre la mpox
La mpox a durement frappé de nombreuses communautés en Afrique. En Ouganda, un système innovant d’alerte par SMS aide les agents de santé à contenir une flambée épidémique.
- 14 août 2025
- 4 min de lecture
- par Esther Nakkazi

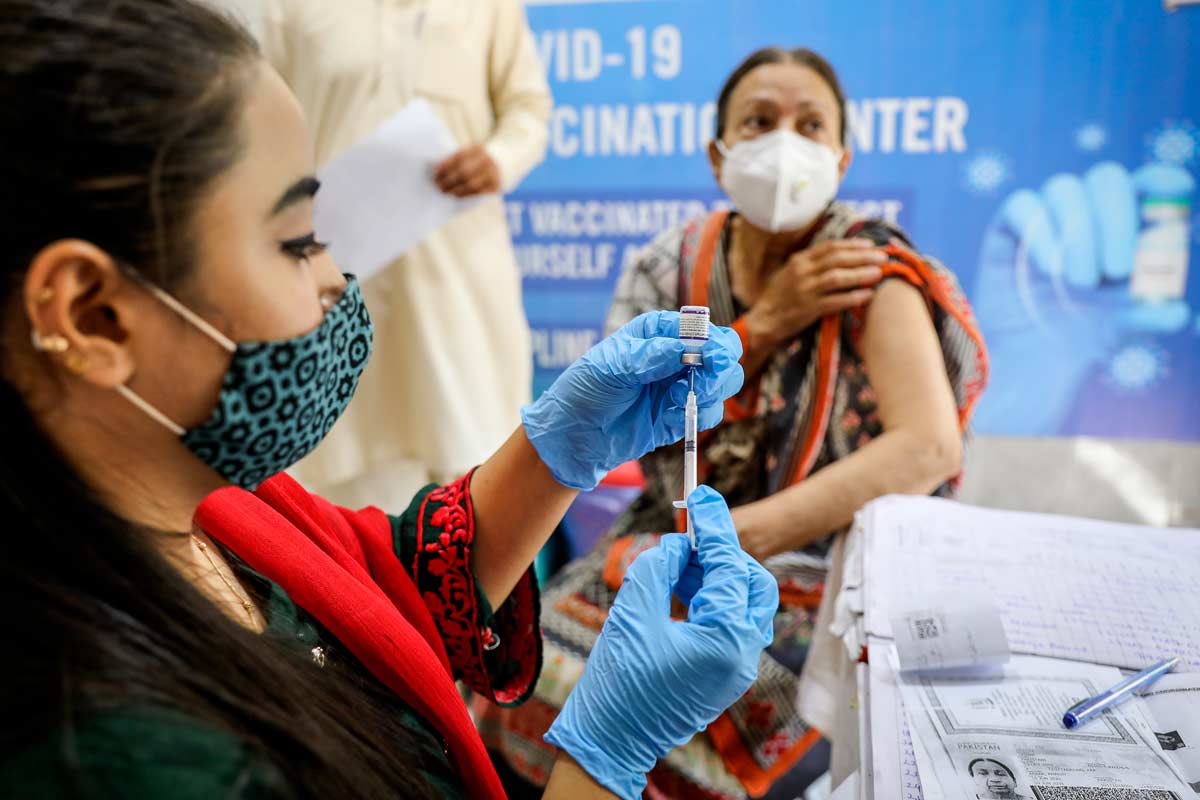
Edith Nalunga, infirmière et spécialiste de la surveillance en santé publique au centre de santé Nabweru Health Centre III, dans le district de Wakiso en Ouganda, est en train de discuter avec une patiente à son bureau lorsqu’un bourdonnement se fait entendre dans sa poche.
Elle en sort un petit téléphone portable basique – pas un smartphone Android qu’elle utilise pour échanger sur WhatsApp avec ses collègues ou ses amis, mais un appareil simple, sans données mobiles, qui permet uniquement d’émettre des appels et d’envoyer ou recevoir des SMS. La notification est un message texte envoyé via le code « 6767 », un élément clé du système national d’alerte précoce en santé publique.
Des codes comme celui-ci sont utilisés par les agents de santé et les volontaires communautaires pour signaler des événements inhabituels – qu’il s’agisse de maladies infectieuses, d’impacts de foudre, de morsures de chien ou encore de sources d’eau qui changent de couleur – sur une plateforme électronique de surveillance centralisée au Centre des opérations d’urgence du ministère de la Santé (PHEOC).
Cette fois-ci, le code « 6767 » correspond à un cas suspect de mpox. Depuis le début de la flambée en juillet 2024, l’Ouganda a enregistré 7 404 cas confirmés et 44 décès. La mpox a été déclarée urgence de santé publique mondiale par l’Organisation mondiale de la santé (OMS) en août 2023. L’épidémie, initialement présente dans 12 pays, s’est étendue à 23 et reste active dans 16 d’entre eux.
Ce sont les agents de santé communautaire comme Edith Nalunga qui occupent la première ligne de l’effort international pour contenir le virus. Cette fois encore, elle est appelée à intervenir sur un cas suspect.
L’alerte a été lancée par Hadijah Namagembe, membre de l’équipe de santé villageoise (Village Health Team, VHT) de Lugoba I, quartier de Kazo à Nambweru. Elle a transmis des informations complémentaires : l’âge des personnes concernées, leur lieu de résidence et les symptômes clés observés.
Nalunga rejoint Namagembe près d’un carrefour animé. Ensemble, elles empruntent les ruelles du bidonville jusqu’au domicile du patient. Namagembe raconte qu’après avoir envoyé l’alerte, elle a conseillé à la famille de rester à la maison et d’attendre l’agent de surveillance, dont l’avis déterminerait la marche à suivre.
« Le vrai manque dans la santé, c’est la sensibilisation »
« Avec la surveillance, on se rend compte que si l’on éduque les gens, ils peuvent éviter beaucoup de maladies », explique Edith Nalunga, agente de surveillance sanitaire.
« La surveillance, ce n’est pas seulement collecter des données. C’est aussi transformer les mentalités et donner aux communautés les moyens d’agir grâce au savoir », poursuit-elle. « On réalise vite que les gens ne savent pas grand-chose. Mais dès qu’on commence à leur parler, on sent à quel point ils ont soif d’éducation à la santé. C’est ce qui me motive chaque jour. »
La passion de Nalunga pour la santé publique, et en particulier pour la prévention, puise aussi dans une douleur intime : elle a perdu sa sœur cadette de la tuberculose.
« J’aurais aimé en savoir plus. J’aurais tout fait pour l’aider. Elle n’a pas reçu l’assistance dont elle avait besoin. Cette perte m’a poussée à me concentrer sur ce qui peut vraiment améliorer les résultats pour les patients », confie-t-elle.
Pour elle, la plus grande faille dans le système de santé, c’est le manque d’information du public.
« Au départ, je me suis concentrée sur la prévention de la tuberculose, en essayant de comprendre comment empêcher la maladie de se propager », raconte-t-elle. C’est en chemin qu’elle découvre le champ de la surveillance – et y trouve sa voie.

Intervenir face à une alerte épidémique
Namagembe et Nalunga pénètrent dans la maison du patient suspecté d’être atteint de la mpox. Nalunga jette un œil autour d’elle – un réflexe acquis au fil de sa formation. Elle remarque les sols poussiéreux et rappelle que maintenir un environnement propre, c’est aussi se protéger.
Elle interroge la mère sur l’état de santé de ses deux fils, âgés de 14 et 7 ans, qui, selon ce qu’elle a appris, ont été renvoyés de leur internat pour la deuxième fois en un seul trimestre en raison de symptômes évoquant la mpox. Cette fois-ci, rapporte la mère, les signes sont plus légers : pas de fièvre, seulement quelques petits boutons, localisés sur les fesses.
Jamil, l’aîné de 14 ans, sort le premier de la petite maison de deux pièces. Il est timide face aux inconnus, mais obéit à sa mère et se laisse examiner par Nalunga.
Moses, 7 ans, finit par sortir lui aussi, un peu hésitant. Mama Jamil soulève doucement son t-shirt et son short pour montrer les lésions. Nalunga observe attentivement l’éruption cutanée – inspectant les mains, le visage, les pieds et le corps de Moses – avant de conclure que le cas semble effectivement bénin.
Elle conseille à Mama Jamil de se rendre au centre de santé de Nabweru dès le lendemain pour obtenir un traitement, afin que les garçons puissent retourner à l’école après le week-end. Avant de partir, elle lui donne également un conseil pour traiter une teigne : elle a repéré la marque ronde caractéristique sur le cuir chevelu de Moses.
Pour aller plus loin
Un cas résolu, un travail loin d’être terminé
La mpox peut être dangereuse et se propager rapidement, mais tous les cas ne justifient pas une mise à l’isolement. Misaki Wayengera, chercheur et haut responsable au ministère de la Santé, rappelle que selon les directives de l’OMS, un cas bénin de mpox se caractérise par moins de 25 lésions cutanées, non évolutives, et sans complications systémiques.
En quittant la maison, Nalunga explique qu’il n’était pas nécessaire de prélever des échantillons : les garçons recevront un traitement à domicile. Dossier clos – pour l’instant.
« Lorsqu’une urgence de santé publique devient un problème communautaire, c’est à toute la communauté de répondre. La mpox est devenue une maladie communautaire », souligne Wayengera.
Dans cette réponse collective, le rôle de Nalunga est central, confirme Nicholas Bamulasa, le responsable du centre de santé Nabweru Health Centre III. Elle y forme le personnel à la reconnaissance des maladies infectieuses et agit comme personne référente pour la surveillance.
Davantage de Esther Nakkazi
Recommandé pour vous